目次
「家族にいびきがうるさいと言われた」「十分に寝たはずなのに、日中どうしても眠くなる」——こうした症状に心当たりはありませんか?それは「睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)」のサインかもしれません。SASは眠っている間に呼吸が止まる、あるいは極端に浅くなる状態を繰り返す病気で、働き盛りの40〜50代から高齢の方まで幅広く見られます。放置すると生活習慣病を悪化させるだけでなく、心筋梗塞や脳卒中など命に関わる疾患の引き金になることが分かっています。本記事では、SASの症状・原因・検査・治療・予防について、内科・消化器内科の専門的視点を交えながら解説します。

睡眠時無呼吸症候群とは:何が起きているのか
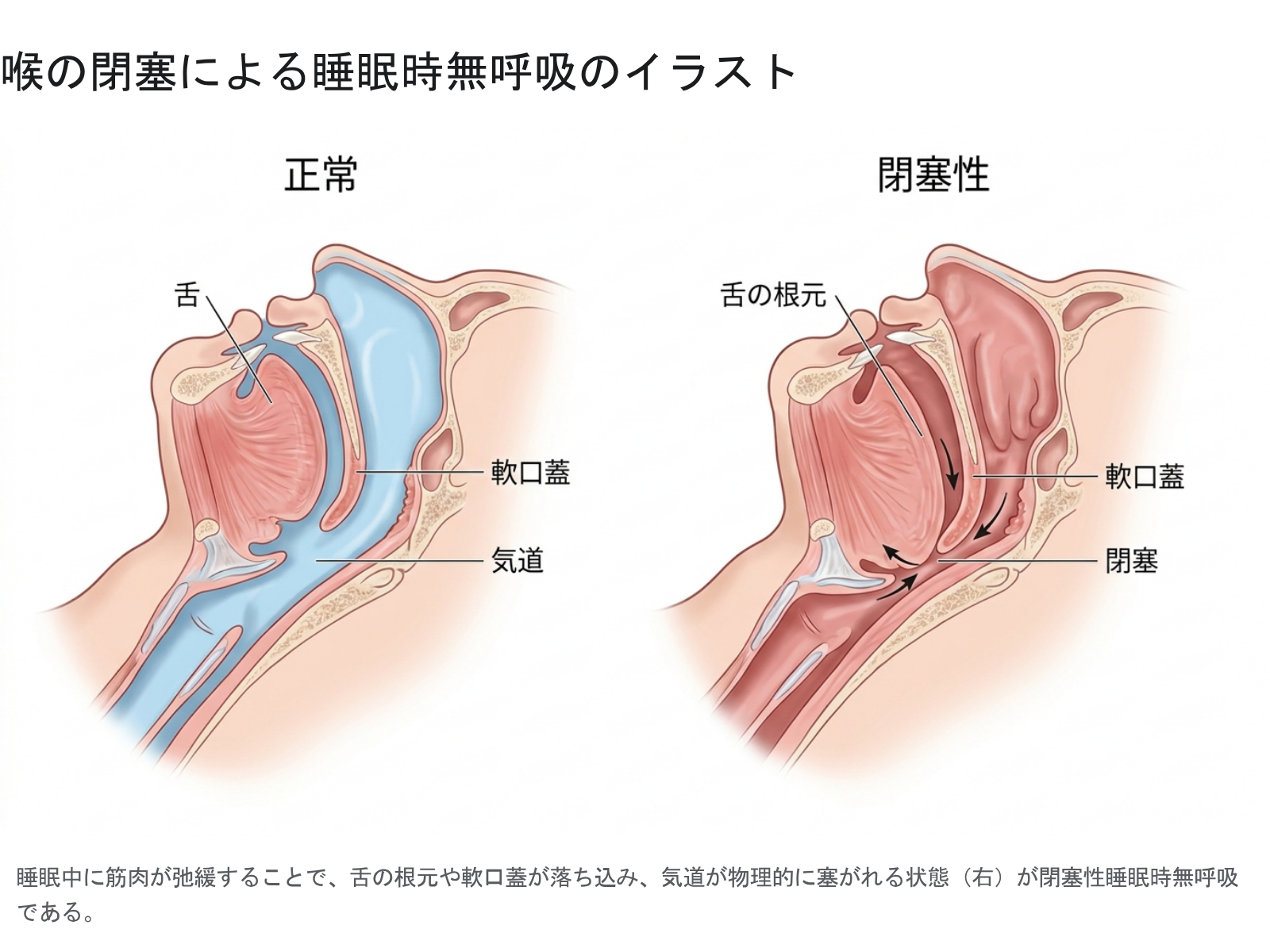
眠りにつくと全身の筋肉が緩み、気道(空気の通り道)を支える筋肉も弛緩します。このとき気道が完全に塞がると呼吸が一時停止します(無呼吸)。血中酸素が低下すると脳が危険を察知して覚醒指令を出し、短く目が覚めて呼吸を再開しますが、再び眠るとまた呼吸が止まる、という悪循環が一晩中繰り返されます。
本人は「よく眠っている」つもりでも、実際には脳が何度も目覚めているため、深い睡眠(徐波睡眠)が十分に得られていません。これがさまざまな不調の根本原因となります。
主な症状:夜間と日中の両方に現れる

SASの症状は夜間だけでなく、日中にも多岐にわたって現れます。代表的な症状として以下が挙げられています。
- 大きないびきと無呼吸:同室で寝る家族から「いびきが突然止まり、しばらくして『ガアッ』と息を吹き返す」と指摘されて気づくケースが最も多いです。
- 日中の強い眠気・倦怠感:睡眠の質が著しく低下するため、会議中や運転中など眠ってはいけない場面で居眠りが起きることがあります。重大な交通事故・労働災害の原因となるため非常に危険です。
- 起床時の頭痛・口の渇き:夜間の酸素不足により脳血管が拡張して朝に頭痛が生じることがあります。口呼吸によって口腔内が乾燥することも特徴的です。
- 夜間頻尿・寝汗:無呼吸による低酸素が交感神経を刺激し、心臓に負荷がかかることで利尿ホルモンが分泌され、夜間に何度もトイレへ起きるようになります。
- 集中力・記憶力の低下:慢性的な睡眠不足と脳への酸素不足により、仕事や家事のパフォーマンスが落ちます。
放置した場合の合併症リスク
SASを「たかがいびき」と放置してはいけません。毎晩繰り返される低酸素状態は全身の血管・臓器にダメージを蓄積します。日本呼吸器学会のガイドライン(2020年)や日本循環器学会のガイドライン(2023年)では、以下のリスクが明確に示されています。
| 合併しやすい疾患 | リスクと関連性 |
|---|---|
| 高血圧 | 低酸素による交感神経亢進で血圧が上昇。SAS患者の約50%が合併します。 |
| 糖尿病 | 低酸素状態がインスリン抵抗性を高め、血糖コントロールを悪化させます。 |
| 心筋梗塞・脳卒中 | 動脈硬化が進行し、発症リスクが約3倍に上昇するとの報告があります。 |
| 交通事故 | 日中の強い眠気により、事故リスクが健常者より大幅に増加します。 |
原因:閉塞性と中枢性の2タイプ
SASは発症メカニズムにより大きく2種類に分類されます。
閉塞性睡眠時無呼吸(OSA)
SAS全体の大部分を占めるタイプで、上気道が物理的に狭くなることで起こります。主な要因は以下のとおりです。
- 肥満:首周りや喉の脂肪が気道を外側から圧迫します。最大のリスク因子です。
- 骨格的特徴:日本人は顎が小さい(小顎症)方が多く、痩せていても舌の付け根が気道に落ち込みやすい傾向があります(舌根沈下)。お子さんの場合は扁桃腺・アデノイドの肥大が主な原因になります。
- 加齢:喉の筋力が衰えることで、睡眠中に気道が潰れやすくなります。
- 飲酒・喫煙:就寝前のアルコールは喉の筋肉を過度に弛緩させます。タバコは気道粘膜に炎症・むくみを引き起こし、空気の通りを妨げます。
中枢性睡眠時無呼吸(CSA)
気道は開いているにもかかわらず、脳の呼吸中枢から「呼吸せよ」という指令が正しく出なくなるタイプです。重症心不全(チェーン・ストークス呼吸を伴う場合が多い)や脳卒中、神経疾患が主な背景にあります。医療用麻薬(オピオイド)や一部の強力な睡眠薬の副作用として生じることもあります。
検査の流れ:AHIが診断の鍵

SASの診断において中心となる指標が「AHI(無呼吸低呼吸指数)」です。睡眠1時間あたりの無呼吸(10秒以上の呼吸停止)と低呼吸(呼吸が極端に浅くなる状態)の合計回数を示します。
| 重症度 | AHIの基準 |
|---|---|
| 正常 | 5回未満 |
| 軽症 | 5回以上〜15回未満 |
| 中等症 | 15回以上〜30回未満 |
| 重症 | 30回以上 |
成人ではAHIが5以上で、かつ日中の眠気・いびきなどの自覚症状または高血圧・糖尿病などの合併症がある場合にSASと診断されます。
簡易検査(自宅で実施可能)
最初のステップとして、ご自宅で行える簡易検査を実施します。鼻の下に呼吸を感知するチューブを、指先に血中酸素濃度を測るセンサーを装着して眠るだけで、普段の睡眠環境のまま呼吸状態を記録できます。患者さんへの負担が少なく、検査費用も3割負担で約2,700〜4,000円程度です。簡易検査でAHIが40以上など明らかに重症な数値が出た場合は、次の精密検査を省いて速やかに治療に移行することがあります。
精密検査(PSG:終夜睡眠ポリグラフィー)
簡易検査で確定診断に至らない場合や、他の睡眠障害との鑑別が必要な場合に実施します。脳波・眼球運動・心電図・筋電図など複数のセンサーを装着し、睡眠の深さや覚醒のパターンまで詳細に解析します。3割負担で約11,000〜50,000円(入院の有無等で変動)が目安です。近年はご自宅で行える精密検査機器を導入する医療機関も増えています。
治療法:重症度に合わせた選択

CPAP(持続陽圧呼吸療法)
中等症以上のSASに対して世界的に「標準治療(第一選択)」とされているのがCPAP療法です(日本呼吸器学会SAS診療ガイドライン2020)。睡眠中に専用マスクを装着し、小型の機械から空気を送り続けることで、気道を内側から押し広げて正常な呼吸を維持します。体を傷つけない安全な治療法であり、装着した初日からいびきや無呼吸が軽減され、深い眠りが得られる効果が期待できます。
適切に継続することで高血圧の改善や、心筋梗塞・脳卒中といった心血管イベントのリスク低減効果が科学的に証明されています(日本循環器学会ガイドライン2023)。保険適用条件(簡易検査でAHI 40以上、精密検査でAHI 20以上など)を満たせば健康保険が使え、機器はレンタルで月1回の定期受診を含めて3割負担の方で月額約5,000円前後が目安です。
最初のうちはマスクの圧迫感や鼻の乾燥を感じる方もいますが、マスクサイズの調整や加湿器の併用で多くの場合解決できます。毎晩継続して使用すること(アドヒアランスの維持)が治療効果を最大化する鍵です。
マウスピース(口腔内装置)
軽症〜中等症の方、またはCPAPが合わない方に選択肢となります。就寝時に下顎を前方に固定することで気道を広げます。旅行時の持ち運びに便利ですが、CPAPほどの確実な無呼吸改善効果は得られないことがあり、顎関節に違和感が出るケースもあります。作製は専門歯科で行われます。
外科的治療
お子さんの扁桃肥大・アデノイド増殖症に対しては切除手術が根本治療として有効です。成人では口蓋垂周辺を広げる手術が行われることもありますが、術後の再発リスクもあり、適応は慎重に判断されます。
予防と生活習慣の改善
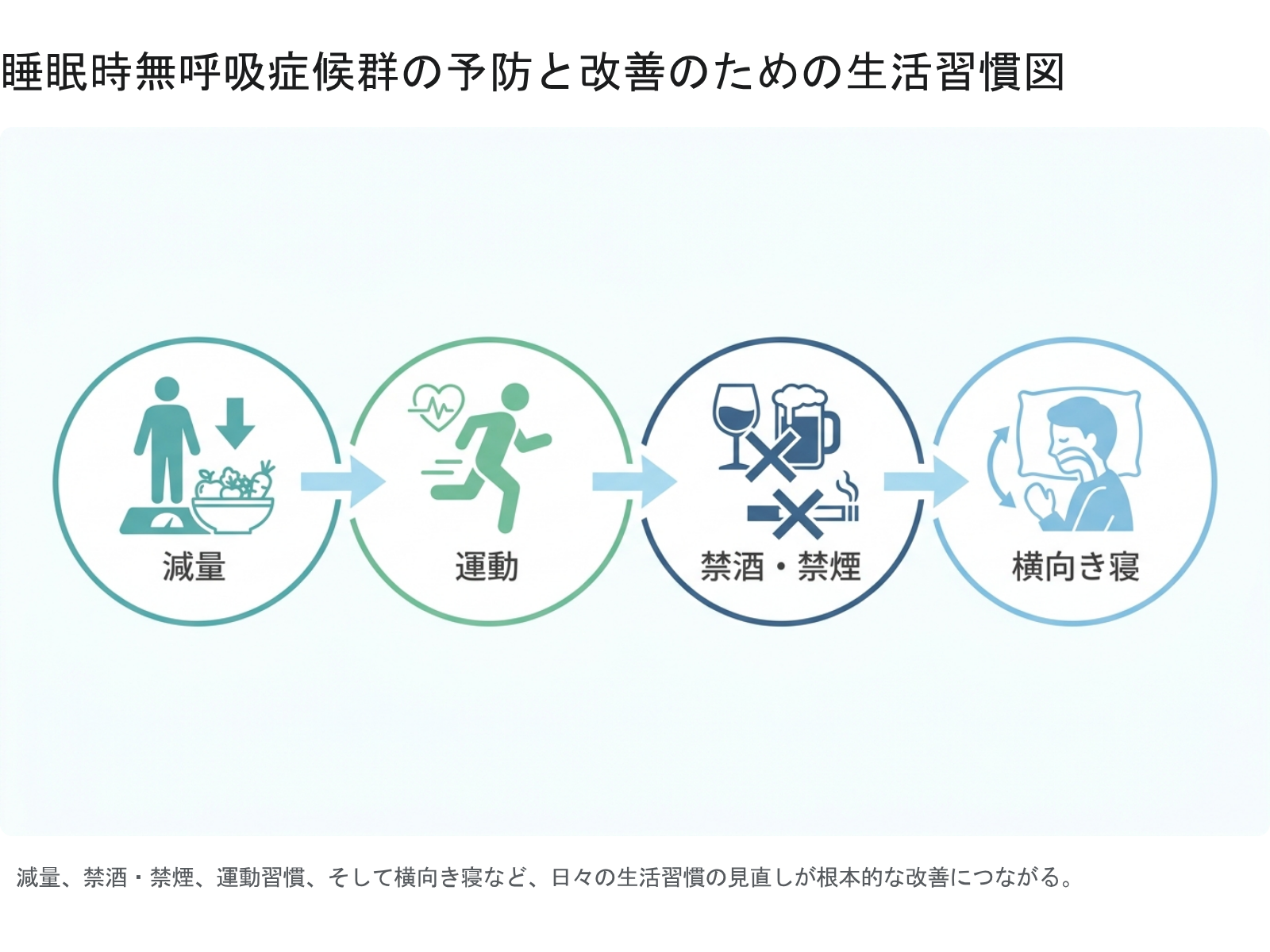
医療機関での治療と並行して、日常生活の見直しが症状の根本改善につながります。厚生労働省の「快眠と生活習慣」(e-ヘルスネット)でも推奨されている主な対策を紹介します。
- 減量と食生活の改善:気道周辺の脂肪を減らすことが最も効果的な対策です。BMI22前後の適正体重を目標に、バランスの良い食事とウォーキングなどの有酸素運動を取り入れましょう。数キログラムの減量でAHIが大きく改善するケースも少なくありません。
- 横向き寝の実践:仰向けで寝ると舌が喉の奥に落ち込みやすくなります。抱き枕などを活用して体を横向き(側臥位)にするだけで気道が広がり、いびきや無呼吸が軽減されます。首から背骨が一直線になる高さの枕選びも重要です。
- 就寝前のアルコール・カフェインを控える:寝酒は喉の筋肉を弛緩させて気道を塞ぎやすくし、かつ睡眠を浅くする逆効果な習慣です。夕方以降のカフェイン摂取も深い眠りを妨げるため避けましょう。
- 禁煙:タバコの煙は気道粘膜に炎症・むくみを引き起こします。症状悪化を防ぐためにも禁煙を強くお勧めします。
- 鼻づまりの治療:アレルギー性鼻炎などで鼻が詰まっていると口呼吸になりやすく、舌が落ち込みやすくなります。SASの治療と並行して鼻の治療を行うことが重要です。
- 就寝前のリラクゼーション:ぬるめの入浴や深呼吸で副交感神経を優位にし、心身の緊張を解くことが質の良い睡眠につながります。
消化器内科から見た「隠れた関連疾患」
SASは単なる「呼吸の病気」にとどまらず、消化器系の疾患とも深く関わっています。
逆流性食道炎(GERD)との関係:SAS患者がGERDを合併する割合は40〜70%と非常に高いとされています。無呼吸時に息を強く吸い込もうとすると胸腔内圧が大きくマイナスになり、この吸引力が胃酸を食道へ引き上げてしまいます。胃薬を飲んでも胸やけが改善しない場合、背景にSASが潜んでいる可能性があります。CPAP治療の導入でGERDも改善するとの報告があります。
脂肪肝・大腸疾患との関係:毎晩繰り返される「低酸素→急激な酸素回復」のサイクルは体内に大量の活性酸素(酸化ストレス)を生み出します。これが肝臓の炎症を促進し、単純な脂肪肝(MASLD)をより深刻な脂肪性肝炎(MASH)へ進行させる原因になります。また、夜間の低酸素は腸管のバリア機能を低下させ、腸内細菌バランスを乱すことで、大腸ポリープや大腸がんのリスクを高める可能性も近年の研究で注目されています。
「胃薬を飲んでも胸やけが続く」「健康診断で脂肪肝を指摘された」という方も、SASとの関連を一度ご確認いただくことをお勧めします。
まとめ:気になる症状があれば早めの受診を
睡眠時無呼吸症候群は、ご本人が気づかないまま静かに進行し、高血圧・心臓病・糖尿病・脂肪肝・逆流性食道炎など全身のさまざまな疾患を悪化させる「万病の元」とも言える病気です。
「いびきをかいていると言われた」「日中に強い眠気がある」「起床時に頭が重い」「夜間に何度もトイレに起きる」——こうした症状が一つでも当てはまる方は、ぜひ一度医療機関にご相談ください。当院では自宅で行える簡易検査からスピーディーに状態を把握し、必要に応じてCPAP療法の開始や専門科への紹介を行います。良質な睡眠を取り戻すことは、毎日の活力を生み出し、将来の健康リスクを大きく減らすための重要な一歩です。
参考文献
- 厚生労働省 「睡眠時無呼吸症候群 / SAS」
- 厚生労働省「快眠と生活習慣」
- 厚生労働省「良い睡眠のために」
- 日本呼吸器学会「睡眠時無呼吸症候群(SAS)の診療ガイドライン2020」
- 日本循環器学会「2023年改訂版 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン」
※本記事は医師の監修のもと作成されています。気になる症状がある方は、当院までお気軽にご相談ください。
公開日:2026-05-12